Желчекаменная болезнь/ Удаление желчного пузыря (холецистэктомия)
Желчный пузырь это мышечный мешок грушевидной формы, около 12 см. длинной расположенный под печенью, сразу же под правой реберной дугой. Желчный пузырь, как резервуар желчи, накапливает, хранит желчь, сокращаясь – выбрасывает желчь в кишечник для содействия пищеварению. Поступление желчи в кишечник, в случае отсутствия желчного пузыря, происходит напрямую из внутрипеченочных протоков. Также как и при удаленном аппендиксе, функционирование организма без желчного пузыря существенно не изменяется.
Нарушение функционирования желчного пузыря (функций наполнения, хранения желчи, сокращения и изгнания желчи) предрасполагает к образованию камней. После образования камней, желчный пузырь совсем перестает функционировать и становиться очагом возможного развития тяжелых осложнений.
Камни в желчном пузыре формируются, когда компоненты желчи - холестерин и желчные соли выпадают в осадок и оседают на дне пузыря. Густая взвесь желчи на дне пузыря со временем приводит к формированию камней с маленькое зернышко и до 3-4 см. Предрасполагают к такому процессу: длительное (на протяжении многих лет) замедление оттока желчи из желчного пузыря, воспалительные процессы в стенке желчного пузыря, изменение биохимического состава желчи (перенасыщение желчи холестерином, недостаток желчных солей, другое).
Факторы, которые связанны с излишней экскрецией холестерина печенью, через желчь:
Возраст. Вероятность возникновения камней у женщин в возрасте между 20 и 60 в два раза выше чем у мужчин.
Ожирение. Излишний вес - основной риск фактор формирования камней, особенно у женщин.
Эстрогены. Избыток эстрогенов во время беременности, гормон заместительной терапии, или при приеме противозачаточных таблеток могут быть предрасполагающим фактором.
Препараты понижающие концентрацию холестерина в крови.
Диабет. У страдающих диабетом зачастую повышенный уровень жирных кислот в крови.
Стремительная потеря веса. Во время быстрого похудения, организм начинает метаболизировать жиры, что приводит к повышенной экскреции печенью холестерина в желчь.
Существуют также пигментные камни – желчные пигменты (продукты распада гемоглобина) при повышенной их концентрации в желчи, также могут выпадать в осадок и формировать камни. Такие камни могут формироваться у людей с циррозом, инфекцией желчевыводящих путей, врожденными заболеваниями системы крови при которых формируется излишек билирубина.
Итак, существует три вида желчных камней:
Истинные холестериновые
Смешанные - холестерин и желчные соли – наиболее частый тип
Пигментные
Холестериновые камни имеют желто-зеленый цвет и представляют собой окаменевший холестерин. Может быть в виде одного камня достигающего больших размеров. Пигментных камней обычно множество, но они не достигают больших размеров.
Симптомы:
У многих пациентов наличие камней в желчном пузыре может не проявляться никакими признаками. Такое безсимптомное течение может быть долгим (на протяжении десятилетий). Пациент не будет знать о наличии камней пока не пройдет УЗИ обследование. Болевой синдром при камнях в желчном пузыре может проявляться либо остро, когда на фоне полного благополучия и отсутствия каких либо жалоб начинается сильная боль в правом подреберье, либо может на протяжении долгого срока беспокоить вялой болью, общим недомоганием, дискомфортом в эпигастральной и подреберной области. Боль, которая может сопровождать желчекаменную болезнь хоть и имеет свои особенности, но может походить на сердечный приступ, аппендицит, язву, синдром раздражения кишечника, эзофагальную грыжу, панкреатит, гепатит.
Симптоматика достаточно вариабельна и часто связанна с погрешностями в диете (приеме жирных, пережаренных блюд в большом объеме). Симптомы часто могут возникать ночью.
Вздутие живота
Непереносимость жирных блюд
Устойчивые боли в животе, которые могут наростать и длиться от 30 минут до нескольких часов.
Боли в спине между лопаткой и плечом.
Тошнота и рвота.
Привкус горечи во рту
Не переваривание и отрыжки, тяжесть в животе
Диагностика.
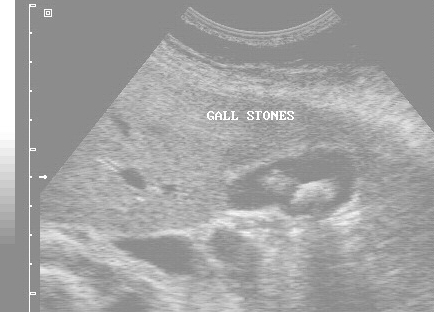
Наиболее чувствительный и специфичный тест – ультразвуковая диагностика. Позволяет определить наличие, размеры камней, наличие воспаления стенки пузыря.
Для наглядного примера внизу приведены УЗИ снимки пациента с желчекаменной болезнью. В полости желчного пузыря визуализируются камни.

Другие обследования:
КТ-рентген исследование, которое может определить наличие камней, их расположение и размеры, наличие осложнений.

РХПГ (ретроградная холангиопанкреатография). Исследование проходит следующим образом: пациент глотает эндоскоп - длинную гибкую фиброволоконную трубку подсоединенную к компьютеру и ТВ монитору. Доктор направляет эндоскоп через желудок в тонкую кишку (двенадцатиперстную кишку). После попадания инструмента в общий желчный проток, доктор вводит рентгенконтрастную краску, которая прокрашивает желчевыводящие пути и последовательно выполняет рентген снимки. Методика позволяет определить локализацию камней и выполнить их извлечение, если камни вышли из желчного пузыря и попали в общий желчный проток.

Несмотря на техническую сложность этой процедуры, в хирургическом отделении КОКБ РХПГ стала рутинным методом исследования-до 10 исследований ежедневно. Высокая квалификация врачей эндоскопистов позволяет выполнить процедуру с наименьшим риском.
Анализ крови. Изучается для выявления признаков инфекции, обструкции, панкреатита, желтухи.

Осложнения
Наличие камней в желчном пузыре, есть показание к операции. Не удаленный желчный пузырь представляет опасность для пациента и может в любое время стать причиной развития тяжелых последствий.
В случае, если один из камней с током желчи покинет желчный пузырь, может развиться печеночная колика, острое воспаление желчного пузыря (холецистит).
Среди других осложнений желчекаменной болезни:
Панкреатит - острое воспаление поджелудочной железы связанное с запиранием или частичным перекрытием камнем вышедшим из желчного пузыря - общего желчного протока. При этом возникает нарушение оттока сока поджелудочной железы. Сок поджелудочной железы очень ферментативно активен, ферменты сока оставшись в поджелудочной железе активируются и начинают повреждать поджелудочную железу. Так называемые «билиарные панкреатиты» это наиболее тяжелое осложнение желчекаменной болезни, грозящее очень тяжелыми последствиями, длительным пребыванием в стационаре.
Желтуха, Холангит. Желтуха возникает когда вышедший из желчного пузыря камень перекрывает ток желчи в тонкую кишку. Не находя выхода в кишечник, желчные пигменты начинают всасываться в кровь. Общее состояние человека очень ухудшается. Кожа начинает приобретать желтую окраску. Холангит это инфекция желчевыводящих путей, причиной которой есть невозможность оттока и попадания желчи в тонкий кишечник. В тяжелых случаях может развиться печеночная недостаточность.
Обтурационная кишечная непроходимость. Камни желчного пузыря больших размеров за время долгого нахождения в желчном пузыре травмируют его стенку. Травмированная стенка желчного пузыря в месте прилежания к двенадцатиперстной кишке может прорываться в стенку кишки с формированием свища. Через такой свищ проходит камень, после чего закупоривает тонкий кишечник и приводит к развитию кишечной непроходимости.
Лечение

Формирование желчных камней – процесс не имеющий обратного развития. Уже на этапе сгущения желчи в желчном пузыре и формирования осадка необратимость образования камней предрешена. Желчный пузырь наполненный камнями окончательно теряет свою функцию, как резервуар желчи. Мышечные стенки ослабевают. Высвобождение желчи нарушается. Застой желчи усугубляет процесс формирования камней и предрасполагает к формированию хронической инфекции пузыря.
По причине возникновения тяжелых осложнений желчекаменной болезни, перечисленных выше, хирургическое удаление желчного пузыря рекомендуется как при симптомном так и безсимптомном протекании заболевания.
Во время операции желчный пузырь удаляется полностью, так как если оставить часть его, в ней снова будут формироваться камни.
Золотым стандартом лечения желчекаменной болезни есть лапароскопческая холецистэктомия. Операция производится под эндотрахеальным наркозом. Хируг выполняет несколько микроразрезов на животе, через которые вводит в брюшную полость микроинструментарий и видеокамеру. Контролируя свои движения с помощью видеокамеры, передающей видеокартинку из брюшной полости на экран, хирург выделяет желчный пузырь из печеночного ложа, отделяет его от соседних протоков, сосудов. После полного выделения желчного пузыря и пересечения (клиппирования) сосудов и протоков идущих от пузыря, хирург забирает пузырь из брюшной полости через один из ранее выполненных разрезов.
В неосложненных случаях на такую операцию уходит не более 50 минут.
Операция (холецистэктомия) может выполняться, не только как плановая, но и как неотложная, в случае развития острого холецистита-в течении 36 часов после начала приступа. В таких случаях операция представляет больше технических сложностей (в связи с активным воспалительным процессом в брюшной полости) и сопровождается большим интраоперационным риском.
В среднем, пациентам после плановой лапароскопической холецистэктомии разрешено подниматься на ноги через 6-8 часов после наркоза, выписываться – на 3 сутки после операции, возвращаться к труду без ограничений - через 2 недели после выписки.

В умелых руках лапароскопическая холецистэктомия практически не представляет технических сложностей и операционного риска. Доктор Карпенко практикует операции на желчном пузыре и желчевыводящих протоках с 1999 г., еженедельно выполняя до 5 операций. 80% операций на желчном пузыре доктор Карпенко выполняет лапароскопически.



